להלן שאלות ותשובות שכיחות בנושא צינתורי לב והשתלת תומכונים (סטנטים) בעורקי הלב
צנתור הלב הינה פעולה רפואית המספקת מידע מדויק ומפורט לגבי פעילות הלב ומצב העורקים המזינים אותו, ונעשית באמצעות החדרת צנתר (צינורית דקה, ארוכה וגמישה) לתוך הגוף דרך עורק המפשעה או דרך העורק הרדיאלי ביד. המידע המושג בצינתור עוזר לרופאים לאבחן במדויק את הבעיה, ובכך לבחור את הטיפול המתאים ביותר. הצינתור מאפשר לבדוק את כלי הדם המזינים בדם עשיר ובחמצן את הלב, וכך להעריך את פעילות המסתמים והתכווצות שריר הלב.
מהי פעולת הצינתור?
פעולת הצנתור מתבצעת במעבדת הצנתורים. במעבדה מוצבים: מכשור רנטגן, מצלמה, מסכי טלוויזיה ומכשירי צנתור לב. צוות הצנתור כולל רופא קרדיולוג, אחות וטכנאי. במהלך הצנתור מחובר החולה למכשירים שונים לניטור. הצנתר מאפשר מדידת לחצים בתוך הלב והזרקת חומר ניגוד לצורך הדגמת כלי הדם. בצנתור כלילי צנתרים מוחדרים לכוון העורקים הכליליים בלב וחומר ניגוד מוזרק, ומבוצעים צילומי רנטגן. צילומים אלו עוזרים לאתר איזורים של היצרויות ולהעריך את חומרתם. לעיתים, תתבצע הזרקת חומר ניגוד לחדר השמאלי בלב. פעולה זו תתבצע באמצעות צנתר מיוחד המוחדר לחדר השמאלי, על ידי חומר ניגוד שמוזרק תוך לחץ וצילומים שמבוצעים כדי להראות את פעילות החדר. בחולים עם מסתם דולף או חור במחיצה, חומר הניגוד יראה זרימה לכוון "הלא נכון", הטיית המצלמה מאפשרת צילומים מזויות שונות, וזאת כדי לבחון את מצב העורקים וחדרי הלב.
מה חשים בזמן הצנתור?
במשך זמן הצנתור המטופל נמצא בהכרה מלאה אך לעיתים יש צורך במתן תרופות לטשטוש ההכרה. מידי פעם הוא מתבקש לעצור את הנשימה, או להשתעל כדי לעזור לפזר טוב יותר את חומר הניגוד. צינתור לב אינו כואב ותנועת הצנתר בתוך כלי הדם איננה מורגשת, אולם לעיתים רחוקות עלולה להיגרם אי נוחות בזמן החדרת הצנתר והשכיבה הממושכת. תוך כדי הזרקת חומר הניגוד, המטופל עלול לחוש אי נוחות בבית החזה או הרגשת חום החולפת תוך שניות ספורות. צנתור אבחנתי אורך כ 30-15 דקות וצנתור טיפולי אורך כשעה ולעיתים אף יותר במקרים של פעולה צנתורית מסובכת במיוחד.
האם צינתור בטוח?
צנתור היא פעולה פולשנית ולכן יש בה סיכון מסוים. לעיתים עלול להיווצר דימום תת עורי במקום חדירת הצנתר. לעיתים רחוקות יתכן זיהום, הפרעות בקצב הלב, ניתוח מעקפים דחוף, התקף לב או שטף דם במוח. מוות מאוד נדיר ובדרך כלל מבטא חומרה קשה של מחלת לב טרם הצנתור. חומר הניגוד המוזרק לעורקי הלב מתפנה מהגוף דרך הכליות ועלול לגרום להפרעה בתפקוד הכליות וזאת בעיקר באנשים עם מחלה כלייתית ידועה או סמויה טרם הצנתור. ישנם מטופלים העלולים לפתח תגובה אלרגית לחומר הניגוד בשל תכולת יוד גבוהה בחומר הניגוד ונדרשת הכנה תרופתית מניעתית מוקדמת. אצל מרבית החולים העוברים צנתור לא חלים סיבוכים אך מומלץ לשוחח על כך עם הרופא המטפל והקרדיולוג עוד בטרם הצנתור.
האם קיים צנתור לא פולשני?
התשובה שלילית אך מחייבת הבהרה. במקרים מסויימים קיימת חלופה לצנתור באמצעות בדיקת סי.טי. של עורקי הלב. צנתור "בלתי פולשני" משמעותו כאמור דימות עורקי הלב שלא באמצעות החדרת צנתר והוא מתבצע כהדמיית רנטגן תלת-מימדית בעזרת טומוגרפיה (סריקה) ממוחשבת בעלת דרגת מהירות סריקה ורזולוציה גבוהה. הבדיקה הנ"ל דורשת אף היא הזרקת חומר ניגוד לווריד הנבדק. בדיקת הסי.טי. איננה מחליפה את הצורך בצנתור טיפולי היות ולא ניתן לשלב בה פעולה טיפולית כגון הרחבת העורק על ידי בלון והשתלת סטנט. יחד עם זאת, בדיקה זו עשויה לחסוך במקרים מסויימים את הצורך בצנתור אבחנתי. הטכנולוגיה הנ"ל משמשת לאיתור טרשת חסימתית בעורקי הלב וקביעת הצורך בצנתור טיפולי מלא לאחר מכן.
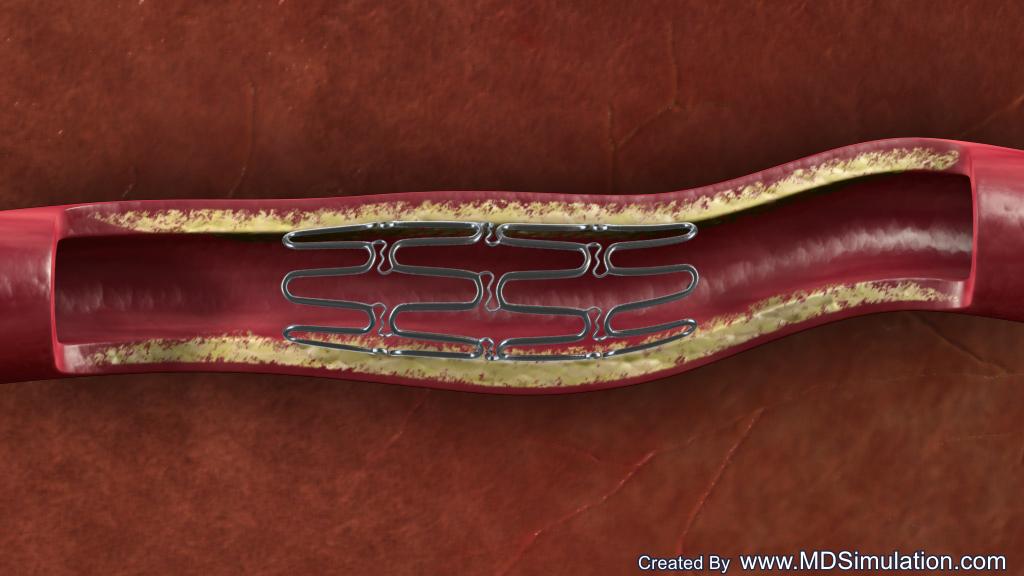
מהי פעולת הרחבת עורקים כליליים על ידי בלון והשתלת תומכונים (סטנטים)?
הרחבת העורק הכלילי נעשית בצנתור לב ומיועדת לפתוח את החסימה הנוצרת בגלל טרשת עורקים. טרשת עורקים הינה הצטברות של חומרים שומניים ודלקתיים ולעיתים קרובות אף הסתידויות בדפנות כלי הדם הגורמים להיצרות העורק. כתוצאה מכך עלולה להיגרם הפרעה בזרימת הדם ובמקרים חמורים אף הווצרות קריש דם חוסם הגורם להתקף לב. צנתר מיוחד עם בלון בקצה מוחדר לתוך העורק עד איזור החסימה, שם מנפחים אותו בלחץ כך שיידחק לצדדים את החומר הטרשתי בדפנות העורק ויפתח מעבר רחב יותר לזרימת הדם. אם מזוהה קריש דם בעורק ניתן לשאוב אותו באמצעות צנתר מיוחד. תומכונים (סטנטים) הינם גלילי רשת מתכתיים דקים ביותר המורכבים על הבלון. כאשר מנפחים את הבלון, הסטנט נצמד לדפנות העורק, כאשר מרוקנים אותו, הסטנט נשאר במקום והעורק נשאר פתוח ותומכון מתכסה ברקמת העורק. מטרת הסטנט היא לשפר את התוצאות המידיות וארוכות הטווח של הרחבה על ידי בלון, ובכך למנוע היצרות מיידית חוזרת או ארוכת טווח של העורקים הכליליים. תיתכן הרחבה של מספר היצרויות בו זמנית באותו עורק או בעורקים שונים ולפיכך תידרש השתלה של מספר סטנטים באותה פעולה. לאחר השתלת הסטנט תיתכן היצרות או חסימה חוזרת של הסטנט באיזור ההשתלה. ניתן להפחית את התופעה הזו (דהיינו הישנות היצרות בתוך הסטנט) על ידי שימוש בסטנטים חדישים המצופים בתרופה (drug eluting stents). התרופה המצפה את הסטנט מונעת היווצרות של רקמה החוסמת את הסטנט. השימוש בסטנט מצופה תרופה משפר באופן משמעותי את תוצאות הטיפול הצנתורי לאורך זמן. בשימוש כיום נמצאים סוגים שונים של סטנטים מצופים בתרופה המותאמים למצב העורק ולמחלות הרקע של המטופל (סוכרת למשל).
תמונה 1. טרשת בעורק הלב הגורמת להיצרות (תמונה 1)
ולאחר טיפול בתומכן (סטנט – תמונה 2)
מהם גורמי הסיכון לטרשת חסימתית בעורקי הלב?
ישנם מספר גורמים המגבירים בצורה משמעותית את הסיכוי ללקות בטרשת העורקים הכליליים בלב: 1) גנטיקה-תורשה ובעיקר היסטוריה משפחתית של מחלות כלי דם בלב בגיל צעיר. 2) רמות גבוהות של כולסטרול בדם והמרכיב שלו LDL CHOLESTROL. 3) נוכחות מחלת הסכרת ובמיוחד הזדקקות לטיפול באינסולין. 4) יתר לחץ דם. 5) היסטוריה של עישון. 6) עודף משקל. 7) חוסר בפעילות גופנית. 8) עודף שומנים במזון. 9) הפרעות שונות בחילוף חומרים (מטבוליזם).
תמונה2. צנתור המדגים השתלת סטנט מצופה תרופה בהיצרות משמעותית בעורק הימני טרם השתלת הסטנט (1), מייד לאחר ההשתלה (2), ובמעקב ללא היצרות חוזרת (3) בתוך הסטנט (4).

מתי יש צורך בניתוחי לב?
במקרים בהם טרשת העורקים הינה מפושטת וכוללת מספר עורקים או כאשר הסתימות בעורק נמצאות במקומות מסוכנים במיוחד או שלא ניתן להרחיב את ההיצרות בעורקים באמצעות צנתור בלון או סטנט, ימליץ הרופא המצנתר על ניתוח מעקפים לעורקי הלב. בניתוחי מעקפים, המנתחים משתמשים בכלי דם עורקיים מבית החזה או מהיד ובוורידים הנלקחים מהרגל. המנתח מחבר את המעקף לעורק שמעבר לסתימה, וכך נוצר מעקף המאפשר זרימת דם תקינה לשרירי הלב. בניתוחי מסתמים המנתח מחליף את המסתם הפגום (דולף או מוצר) במסתם מלאכותי, או במקרים אחרים עשוי לתקן אותו. ישנם מקרים בהם נידרש ניתוח משולב להחלפת המסתם ומעקפים לעורקים באותו הניתוח. ניתוחי לב מתבצעים באופן שגרתי ומהווים פתרון מצוין לאורך זמן לחולים מתאימים.
כיצד למנוע סיבוך קריש דם בתוך הסטנט
כדי למנוע היווצרות של קריש דם, המטופל מקבל תרופות מיוחדות לפי הנחיית הרופא. תרופות אלו כוללות בדרך כלל, בנוסף לאספירין, את התרופה פלביקס (Plavix) הניתנת על פי מרשם והוראות מדויקות של הרופא למשך תקופה ארוכה לאחר השתלת תומך (סטנט) בעורק הלב. משך הטיפול בפלביקס עשוי לנוע בין שלושה חודשים לשנה ואף מעבר לכך לאחר טיפול צנתורי עם השתלת סטנט בהתאם למורכבות ההיצרות שטופלה, בסוג הסטנט המושתל (מצופה או לא), ובהסתמנות הקלינית שגרמה לצורך בצנתור מלכתכילה.
אילו שינוים רצוי לערוך באורך החיים לאחר הצנתור?
- דיאטת דלת שומנים וכולסטרול ובמרבית המקרים אף תוספת תרופות להורדת כולסטרול
- ירידה במשקל
- פעילות גופנית
- איזון סכרת (באם קיימת)
- שמירה על לחץ דם בגבולות הנורמה
- ירידה במתח נפשי
- הפסקת עישון
מהו המעקב הרפואי הדרוש לאחר הצנתור?
יש צורך בהמשך מעקב רפואי לאחר צנתור לב. הרופא המטפל ימליץ על בדיקות בהמשך ועל הטיפול התרופתי וההתנהגותי המתאים ביותר. הדרך הטובה ביותר לשמירה על תוצאות חיוביות לאורך זמן היא הקפדה על הוראות רפואיות ודיווח על כל שינוי במצב הבריאותי ו/או תופעות לוואי.